抗癌药降价后,罕见病“天价药”又大幅降税!国家重拳出击,绝境之地已撕开裂缝
会议决定,3月1日起,对首批21个罕见病药品和4个原料药,参照抗癌药对进口环节减按3%征收增值税,国内环节可选择按3%简易办法计征增值税。
到2月19日,在国务院新闻办举行的政策例行吹风会上,国家四部门领导再次介绍了罕见病药减税等相关工作。
继抗癌药降价后,我国边缘挣扎的“医学孤儿”,也迎来了“寒冬暖阳”。
世界卫生组织(WHO)将患病人数占总人口的0.65‰~1‰的疾病定义为罕见病。数据显示,目前全球已明确的罕见病有7000多种,而罕见病患者人数预计超3亿,其中,约有一半患者为儿童,且30%儿童患者在5岁前便死亡。
拿世界罕见病之一“肌萎缩侧索硬化症(ALS)”来说,其发病率为1/100000,患者犹如被冰雪冻住,丧失任何行动能力,因此该病也被称为“渐冻症”。而根据渐冻人协会资料,ALS患者能够撑过20年的几率低于5%,约50%患者会在3年内死亡,90%的患者存活不超过5年。
而在我国,基于庞大的人口基数,罕见病其实并不“罕见”。
根据公开数据,我国罕见病群体规模超2000万人。山东省罕见病防治协会的一项调查则显示,10年来,我国近百家三甲医院收治罕见病例405,589例,占住院病人总数的2.27%,确诊患者涉及952种罕见病。
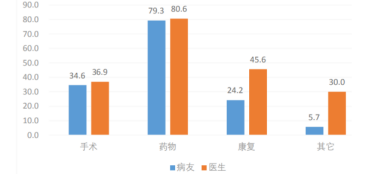
购买“孤儿药”以维持生命,则成为现阶段大部分罕见病患者的主要选择。根据病痛挑战基金会调研数据,2017年,我国79.3%的罕见病患者、80.6%的医生将药物治疗作为首要选择,远高于手术和康复方式的选择。
2017年中国罕见病患者治疗方式比较
(图片来源:病痛挑战基金会)
但,由于适用人群有限、需求少、成本高等因素限制,致力于罕见病药物相关的企业并不多。针对全球7000多种罕见病,目前仅5%能够找到有效药物,中国这一数据更是仅为1%。
“无药可医”,也就成了大多数罕见病患者面临的绝境之地。
罕见病发展中心(CORD) 创始人黄如方分析,“未能及时有效诊断、缺药少药、价格昂贵”是目前罕见病患者面临的三大困境。
的确,天价药费是罕见病患者面临的又一残忍现实。
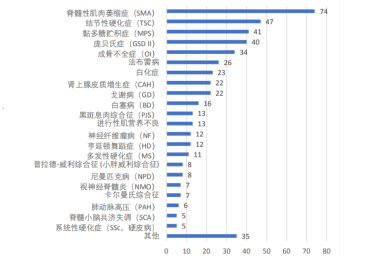
在病痛挑战基金协会的调研中,有24.6%的罕见病患者表示从未接受过任何治疗,其中很大的原因是无法负担昂贵的费用。如下图黏多糖贮积症(MPS)、庞贝氏症(GSD II)、法布雷病等,年均价格就达几十万,甚至几百万。
从未进行过治疗的患者所患罕见病分布
(单位:人数) 图片来源:病痛挑战基金协会)
此外,在《福布斯》公布的最昂贵药物排行榜中,有9种为罕见病药物,每种药物年治疗费用逾20万美元。
“在美国,罕见病患者平均每年治疗费用为13.7万美元,其中医药费占据很大比例”,北京大学人民医院儿科主任秦炯曾举例。
而我国一项针对142类罕见病群体的生存调查则显示,患者全年医疗费用是其个人年收入的3倍、家庭年收入的1.9倍。
触目惊心。
早在2013年,我国13个省份便启动国家试点,旨在建立罕见病患者注册制度。罕见病诊疗积累,由此开端。
2016年12月,国务将扶持“孤儿药”纳入“十三五”深化医改重点任务之一。
2017年5月,国家食品药品监督管理总局发布关于征求《关于鼓励药品医疗器械创新加快新药医疗器械上市审评审批的相关政策》指出,罕见病治疗药物申请人可提出减免临床试验申请,加快审评审批。
到10月,国务院印发《关于深化审评审批制度改革鼓励药品医疗器械创新的意见》,再次明确要支持罕见病治疗药品医疗器械研发;12月,原国家食药监总局发布《关于鼓励药品创新实行优先审评审批的意见》,将罕见病等纳入优先审评范围。
2018年,则被称为国家逐渐规范罕见病诊疗的一年。
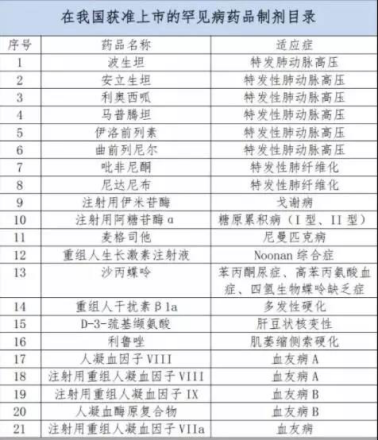
去年4月,国务院办公厅发布《关于改革完善仿制药供应保障及使用政策的意见》,鼓励仿制重大传染病防治和罕见病治疗所需药品。5月22日,五部委联合制定的《第一批罕见病目录》正式发布。
《第一批罕见病目录》共收录121种罕见病,包括肝豆状核变性、血友病、白化病、渐冻人症等。此举措,则被视为中国政府重视罕见病及相应罕见病药物市场需求的第一步。
此外,在2018年获批的48个新药中,则包括注射用重组人凝血因子VIII、依库珠单抗注射液、艾美赛珠单抗注射液等多个罕见病治疗药物。
进入2019年,紧跟抗癌药降价步伐,我国此次再度重拳出击罕见病治疗。
除了降低首批21个罕见病药品和4个原料药的增值税,2月15日,国家卫健委官网还发布了《国家卫生健康委办公厅关于建立全国罕见病诊疗协作网的通知》,遴选出罕见病诊疗能力较强、诊疗病例较多的324家医院,组建罕见病诊疗协作网。
图片来源于网络
图片来源于网络
“国家释放的信号已十分明显”,黄如方曾表示,在去年抗癌药开始降价、进医保之后,他就预感,下一阶段罕见病患者用药会迎来相关支持。
例如,对于在武汉儿童医院住院,患有郎格罕氏组织细胞增生症的1岁小宇哲来说,其一针克拉屈滨要7000多元,一个疗程用5支,后续还需三四个疗程。而此次国家公布罕见病目录,又大幅降低药品税负,对小宇哲家庭来说,无疑是一份难以言说的确幸和希望。
而在市场端,罕见病相关药物税率的降低,对于规范国内药品市场也具有重大意义。中国社科院财经战略研究院财政研究室副主任何代欣分析,“罕见病药品税率降低,能够减少私下药品买卖和走私等违规行为。”
当然,也有相关人士表示,后续关键在于跟进具体降价配套措施,这样才能将减税利好更好的传导至患者。
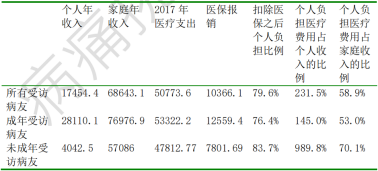
根据病痛挑战基金协会数据,2017年,中国罕见病患者在看病吃药、康复治疗方面平均花费是50773.6元,而医疗保险可以报销的平均数额为10366.1元,仅占所有医疗支出的20.4%。
也就是说,罕见病患者个人需负担近80%的医疗费用。
2017 年罕见病患者医疗支出及医保报销数额
(图片来源:病痛挑战基金会)
总体来看,由于资源有限,目前医保主要立足“保基本”,难以将市场所有药品都纳入支付范围。
对于如此昂贵的罕见病药品来说,其究竟是否能够纳入医保?
国家卫健委此前回应表示,医保部门将结合参保人用药需求、医保筹资能力等因素,完善医保药品目录动态调整机制,建立专利、独家药品谈判准入机制,通过专家评审,逐步将疗效确切、医保基金能够承担的罕见病药物纳入医保支付范围。
现阶段,国家卫健委正致力开展的相关工作有:制订诊疗规范和临床路径;开展医务人员培训;建立全国罕见病诊疗协作网;建立罕见病患者登记制度。
其实,在将罕见病药品纳入医保方面,已有部分地方根据本地情况,通过谈判等方式,将部分罕见病药纳入当地大病保险合规费用范围。
2012年,青岛市针对罕见病,建立了以政府投入为主导,引入多方资源,通过项目管理,实施多渠道补偿的救助机制;2016年,浙江省将戈谢病、渐冻症、苯丙酮尿症等三种罕见病纳入医保病种范围;2017年,河南省也曾尝试将戈谢病纳入河南省困难群众大病补充保险目录等等。
“青岛多方支付、浙江政府兜底、天津阶梯式报销”,黄如方总结分析,罕见病用药问题和可负担问题具有特殊性,应该有其独特的解决方案。他建议,国家层面可建立罕见病专项医保基金,这样不仅不占用其他疾病医保费用,还可保证单独管理的高效性。
丁洁则认为,地方性医保制度存在其局限性,卫生部门可借鉴地方医疗保障机制,结合我国实际情况,构建国家层面的罕见病药物制度和医疗保障体系。
正如黄如方评价,确保罕见病患者先用上药,解决了“从0到1”的问题,未来药物的市场准入、医疗保障和支付等问题都会一步步解决。
目前来看,政策端之外,我国孤儿药引进品种、本土药企孤儿药研发水平等与欧美日还存在一定差距。
数据显示,目前欧美日共上市孤儿药品种621种,其中45.41%已在中国上市,但29.79%的孤儿药尚未引入国内。
而此前发布的《第一批罕见病目录》121种罕见病中,根据公开数据,有105种目前国内尚无针对性药物治疗,占比达87%。而国内上市药物、临床在研药物和进口注册申报药物的疾病种类加起来不过23种,仅占19%。
不少专家表示,要想罕见病患者用得起高端药,根本还是要加强药物的自主研发、生产。
针对此次罕见病药品减税,业内人士认为,此举有利于国内药物研发生态系统改善,并不是只有跨国药企才能享受政策红利,本土药企同样能获益,从而进一步提升研发和创新水平。
如此来看,罕见病药物减税,是对此前罕见病保障体系的完善,或也是一个全新时代的开端。
同时也可以肯定的是,在这个复杂的绝地之境,冰冷的裂缝,已现暖阳。



文章评论(0)